Hiện nay, tuy y học đã có sự tiến bộ vượt bậc, nhưng vẫn chưa có phương pháp nào điều trị khỏi hoàn toàn bệnh suy thận mãn.
Hiện nay, tuy y học đã có sự tiến bộ vượt bậc, nhưng vẫn chưa có phương pháp nào điều trị khỏi hoàn toàn bệnh suy thận mãn (STM). Tuy nhiên, khi đã bị STM và được phát hiện ở giai đoạn sớm, thì với chế độ theo dõi và điều trị đúng, sinh hoạt thích hợp, diễn tiến của bệnh có thể được làm chậm lại và có thể phòng ngừa các biến chứng bất lợi đối với các cơ quan trong cơ thể.
. Đa số đều phát hiện muộn
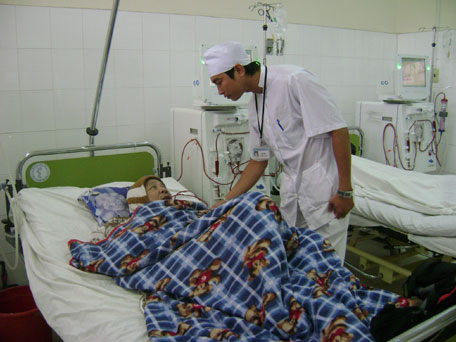
Chiều 3-9, chúng tôi đến đơn vị thận nhân tạo thuộc Khoa Hồi sức cấp cứu Bệnh viện Đa khoa (BVĐK) tỉnh Khánh Hòa. Tuy là ngày nghỉ nhưng các giường bệnh ở đây vẫn chật kín người chạy thận nhân tạo (CTNT). Một điều dưỡng cho biết, đơn vị này hiện có 10 máy CTNT nhưng phục vụ khoảng 90 bệnh nhân (BN). Mỗi ngày ở đây có khoảng 4 - 5 ca chạy thận, mỗi ca khoảng 3 - 4 tiếng. Chính vì thế, các máy móc phải chạy hết công suất, liên tục từ 7 giờ sáng hôm trước đến 3 giờ sáng hôm sau. Một người nhà BN cho biết: “Ớn nhất là phải chạy ca 5 (từ 11 giờ đêm đến 3 giờ sáng), nhưng may là các bác sĩ, điều dưỡng bố trí rất khoa học, chỉ những người đang điều trị nội trú ở bệnh viện, họ mới xếp vào ca 5, còn những BN ở xa, BN ngoại trú đều được xếp cho chạy sớm để kịp về”.
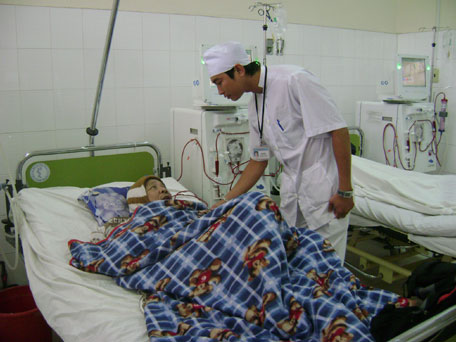 |
| Bệnh nhân chạy thận nhân tạo tại Bệnh viện Đa khoa tỉnh. |
Có dịp trò chuyện với các BN bị STM, chúng tôi nhận thấy đa số BN đều phát hiện bệnh ở giai đoạn muộn. Trong số những BN chúng tôi có dịp tiếp xúc, chỉ có BN P.V.C, 55 tuổi ở Vĩnh Ngọc (Nha Trang) là tỏ ra tự tin và am hiểu về bệnh tình của mình. Anh C. cho biết, cách đây 13 năm, anh bị sỏi thận và đã mổ lấy sỏi. “Lúc đó bác sĩ đã cho biết thận của tôi bắt đầu suy do sỏi thận, ông ấy nói khoảng 15 năm nữa tôi sẽ phải CTNT, nhưng tôi chỉ kéo dài được 13 năm, có thể là do tôi chưa tuân thủ chặt chẽ chế độ ăn uống, kiêng khem như lời khuyên của bác sĩ” - anh C. nói.
. Triệu chứng của suy thận mãn
Theo bác sĩ Lê Viết Cường, Khoa Hồi sức cấp cứu BVĐK tỉnh, khi bị STM, BN thường có các triệu chứng như: phù (chân, xung quanh mắt), mệt mỏi, xanh xao, đau đầu, chán ăn, buồn nôn, nôn (do thiếu máu và tích lũy chất cặn bã trong cơ thể), đi tiểu nhiều giai đoạn đầu, về sau tiểu ít hoặc không đi tiểu, tăng creatinin máu và ure máu, protein niệu, tăng huyết áp, tăng kali máu, thiếu máu… Có nhiều nguyên nhân dẫn đến STM như: 40% do đái tháo đường, 30% do tăng huyết áp, 10% do viêm cầu thận, còn lại là một số nguyên nhân khác như: sỏi thận, lupus ban đỏ, hội chứng alport, thận đa nang bẩm sinh… STM cũng có thể do hậu quả của việc dùng các nhóm thuốc có độc tính cao với thận trong thời gian dài, như một số nhóm thuốc chống viêm, kháng sinh…
. Điều trị bệnh suy thận mãn
Bệnh STM diễn ra từ từ, từ vài tháng đến vài năm và được chia thành 5 độ theo độ nặng. STM giai đoạn 5 còn được gọi là bệnh thận mạn tính giai đoạn cuối. Lúc đó, chức năng thận của BN hầu như không còn và BN phải CTNT, thẩm phân phúc mạc hoặc thay thận (ghép thận) để có thể tiếp tục sống.
Theo bác sĩ Cường, nếu STM ở giai đoạn nhẹ, BN sẽ được điều trị nội khoa bảo tồn. Mục đích chính của điều trị nội khoa bảo tồn là làm chậm diễn tiến của STM và phòng ngừa hay hạn chế biến chứng của STM trên các cơ quan trong cơ thể. Nó bao gồm điều trị tích cực nguyên nhân gây STM, kiểm soát tốt huyết áp, ổn định đường huyết, điều trị thiếu máu, rối loạn mỡ máu, rối loạn phốt pho, can xi, tránh sử dụng thuốc bừa bãi, chế độ sinh hoạt, dinh dưỡng thích hợp, theo dõi bệnh định kỳ, đều đặn.
Khi bệnh ở giai đoạn nặng, BN phải được sử dụng phương pháp điều trị thay thế thận phối hợp với điều trị nội khoa bảo tồn. Hiện có 2 phương pháp điều trị thay thế thận chính là ghép thận và lọc máu. Ghép thận là phương pháp điều trị lý tưởng nhất vì người bệnh được ghép vào cơ thể một quả thận thật từ người cho có một mức độ tương hợp nào đó về mặt miễn dịch với họ. Vì thận ghép là quả thận thật nên sẽ đảm nhiệm được tất cả các chức năng của nó. Tuy nhiên, sau khi được ghép thận thành công, để quả thận ghép hoạt động lâu dài, người bệnh bắt buộc phải theo đuổi suốt đời các điều trị nghiêm ngặt sau ghép như thuốc chống thải ghép, tim mạch, tiểu đường… Ngoài ra, trong giai đoạn hậu ghép còn có rất nhiều biến chứng có thể xảy ra như loại thải thận đã ghép, nhiễm trùng… Lọc máu ngoài thận (chỉ thay thế được một phần chức năng của thận) gồm 2 phương pháp chính: CTNT và thẩm phân phúc mạc hay lọc màng bụng. Đối với phương pháp CTNT, máu người bệnh được đưa ra ngoài cơ thể rồi đi qua một màng lọc nhân tạo. Tại đây, các chất độc tích tụ trong máu (do thận bị suy không lọc được) sẽ được loại thải ra, đồng thời các rối loạn nước, điện giải và thăng bằng kiềm - toan trong cơ thể sẽ được điều chỉnh về mức gần bình thường. Máu “sạch” sẽ được đưa trở lại vào cơ thể. Người bệnh CTNT bắt buộc phải đến bệnh viện 2, 3 lần/tuần, mỗi lần 4 - 5 giờ để được lọc máu, song song đó phải tuân thủ chế độ ăn uống và điều trị nội khoa rất nghiêm ngặt để tránh các biến chứng nguy hiểm như tăng kali máu (có thể gây tử vong đột ngột) hay thừa nước quá nhiều (gây ứ nước trong phổi không thể thở được, suy tim…). Phương pháp thẩm phân phúc mạc hay lọc màng bụng có tác dụng điều trị giống như CTNT, nhưng thay vì dùng màng lọc nhân tạo thì trong thẩm phân phúc mạc, phúc mạc hay màng bụng (lớp mỏng lót mặt trong ổ bụng) được sử dụng để lọc các chất độc và điều chỉnh nước, điện giải và thăng bằng kiềm - toan cho cơ thể. BN điều trị theo phương pháp này máu sẽ được lọc liên tục trong ngày, không cần đến bệnh viện thường xuyên mà có thể tự điều trị tại nhà, ăn uống tương đối tự do hơn so với CTNT. Phương pháp này đặc biệt thuận tiện cho các BN ở xa trung tâm CTNT.
Tóm lại, mỗi phương pháp điều trị STM đều có những chỉ định và chống chỉ định riêng tùy theo tình trạng bệnh lý cũng như yêu cầu của BN. Tuy nhiên, theo các bác sĩ, quan trọng nhất là BN cần được kiểm tra sức khỏe định kỳ (trong đó có kiểm tra chức năng thận) nhằm phát hiện sớm bệnh STM, từ đó có chế độ theo dõi, xử trí, sinh hoạt thích hợp nhằm làm chậm diễn tiến của bệnh, giúp phòng ngừa các biến chứng bất lợi đối với các cơ quan trong cơ thể.
NGỌC KHÁNH


![[VIDEO] Bắt nhóm đối tượng chuyên trộm cắp đêm khuya](/file/e7837c02857c8ca30185a8c39b582c03/042026/ca_20260407204010.jpg?width=500&height=-&type=resize)




